A osteocondrose cervical é unha enfermidade dexenerativa crónica na que se produce un adelgazamento dos discos situados entre as vértebras, seguido da súa substitución por tecido óseo. A medida que avanza o proceso dexenerativo, as estruturas circundantes están implicadas. Isto provoca o desenvolvemento de todo un complexo de síntomas que subxugan completamente a vida do paciente.
información xeral
Os discos intervertebrais consisten nun núcleo tipo xel e un denso anel fibroso que o rodea, cuberto na parte superior cunha capa de tecido cartilaxinoso. Realizan unha función de absorción de impactos, evitando danos nas vértebras ao correr, camiñar e saltar, e tamén contribúen á mobilidade e flexibilidade de toda a columna vertebral.
No proceso de envellecemento natural, así como en condicións de aumento da carga, hai unha diminución gradual da altura do disco intervertebral. O metabolismo no seu núcleo está perturbado, aparecen gretas no anel fibroso circundante. Hai protuberancias de discos: protuberancias e hernias. A medida que a enfermidade progresa, o tecido da cartilaxe e os ósos están implicados nela, aparecen osteofitos: crecementos óseos que causan unha mobilidade limitada e dor severa.
Dado que os cambios patolóxicos teñen lugar nas proximidades inmediatas da medula espiñal e as súas raíces, isto leva á súa compresión e inflamación, así como ao desenvolvemento reflexo do espasmo muscular. Como resultado, unha persoa experimenta síntomas característicos polos que se pode sospeitar unha enfermidade.
As razóns
A osteocondrose da columna cervical refírese a enfermidades multifactoriales. Ocorre no contexto de todo un complexo de factores, cada un dos cales exacerba o curso da patoloxía. A lista de motivos inclúe:
- exceso de peso corporal;
- estilo de vida sedentario;
- traballo sedentario;
- postura incorrecta;
- enfermidades crónicas do sistema musculoesquelético (escoliose, pés planos), que contribúen á distribución desigual da carga sobre a columna vertebral;
- patoloxías conxénitas do desenvolvemento da columna vertebral, así como lesións;
- estrés excesivo e repetitivo na columna vertebral;
- predisposición hereditaria.
Síntomas e síndromes
Os síntomas da osteocondrose cervical non aparecen inmediatamente e adoitan disfrazarse como outras enfermidades.
Os signos máis comúns inclúen:
- mareo: por regra xeral, coa osteocondrose, é sistémico, é dicir. a unha persoa parécelle que os obxectos circundantes xiran ante os seus ollos;
- dor na parte posterior da cabeza, pescozo, zona do colo: a súa intensidade depende do grao de desenvolvemento da enfermidade; leve e episódica nun estadio inicial, esténdese por toda a cabeza e faise permanente; periódicamente os ataques fanse insoportables, polo que unha persoa nin sequera pode mover a cabeza;
- ruído ou zumbido nos oídos: prodúcese ao cambiar de posición despois dun longo período de inmobilidade, moitas veces acompañado de mareos;
- sensación de falta de aire, incapacidade para respirar profundamente; en casos graves, desenvólvese unha falta de aire grave;
- náuseas e vómitos: asociados a trastornos circulatorios en determinadas zonas do cerebro, agravados ao intentar virar a cabeza;
- diminución da agudeza visual, moscas parpadeantes ou néboa ante os ollos: indican unha subministración insuficiente de sangue ao cerebro; ocorre en fases avanzadas da enfermidade;
- flutuacións na presión arterial que son difíciles de corrixir con medicamentos;
- desmaio súbito debido a vasoespasmo;
- sensación de nudo na gorxa, suor, sequedad, problemas para tragar: adoitan ser un dos primeiros signos de patoloxía.
- dor no ombreiro
- adormecemento dos dedos
Ademais dos signos xerais de osteocondrose cervical, hai varias síndromes características desta enfermidade.
Síndrome vertebral
O complexo de síntomas está asociado con danos nos ósos e na cartilaxe da columna vertebral. Inclúe:
- mobilidade prexudicada na rexión cervical;
- dor ao xirar a cabeza;
- Signos de raios X de danos nas propias vértebras e no espazo entre elas.
síndrome da arteria vertebral
Os síntomas son causados polo estreitamento ou espasmo das arterias vertebrales, que son parcialmente responsables do abastecemento de sangue ao cerebro. Manifesta-se cos seguintes síntomas:
- ruído nos oídos;
- mareo;
- saltos na presión arterial;
- náuseas e vómitos;
- dor de cabeza;
- discapacidade visual;
- diminución da capacidade de traballo;
- somnolencia;
- desmaio.
Síndrome cardíaco
Semella unha condición con danos no músculo cardíaco e inclúe:
- dor ou sensación de ardor detrás do esternón;
- debilidade e fatiga;
- pulso rápido.
síndrome radicular
A condición está asociada con danos (compresión ou beliscar) das raíces nerviosas que emerxen da columna vertebral na rexión cervical. Dependendo do nivel de dano, unha persoa pode experimentar:
- entumecimiento ou dor na parte posterior da cabeza;
- adormecemento da lingua;
- dor na clavícula, dificultade para tragar, hipo;
- molestias na zona do ombreiro, agravadas polos movementos das mans;
- dor nos omóplatos e nos antebrazos;
- adormecemento dos dedos índice e medio;
- adormecemento do dedo anular e do meñique.
Na maioría das veces, varias raíces nerviosas están implicadas no proceso patolóxico á vez, como resultado do cal se observan varios síntomas característicos á vez.
etapas
No proceso de desenvolvemento, a osteocondrose cervical pasa por catro etapas sucesivas (graos), que determinan a gravidade dos síntomas e o estado xeral do paciente.
- 1 etapa. O grosor dos discos intervertebrais redúcese lixeiramente. Os síntomas están practicamente ausentes, ás veces hai unha lixeira molestia no pescozo, por exemplo, cunha longa estadía nunha posición incómoda.
- 2 etapa. A altura do disco faise aínda máis pequena, comeza o crecemento patolóxico do tecido cartilaxinoso, prodúcense protuberancias (protrusións). A dor faise máis forte, únese a rixidez na rexión cervical.
- 3 etapa. O anel fibroso que rodea o núcleo do disco está rasgado, fórmase unha hernia intervertebral. A columna vertebral está notablemente deformada, aumenta o risco de luxacións e subluxacións das vértebras. A dor faise permanente, outros síntomas da osteocondrose únense.
- 4 etapa. Na columna vertebral prodúcense cambios irreversibles: aparecen crecementos óseos, o disco intervertebral substitúese por tecido cicatricial e perde a súa capacidade de absorber a carga. Os síntomas son pronunciados e teñen un impacto significativo no estilo de vida e benestar do paciente. A calidade de vida está a diminuír.
Diagnóstico
En busca das causas da dor ou do mareo, o paciente pode acudir a médicos de varias especialidades: terapeuta, cardiólogo, gastroenterólogo, neurólogo. Para o diagnóstico da osteocondrose, é necesario un exame completo, que inclúe:
- radiografía e tomografía computarizada: eficaz só nas fases posteriores do desenvolvemento da enfermidade, cando os cambios se fan claramente visibles;
- resonancia magnética: debido ao alto grao de visualización, permite ver incluso os cambios iniciais; é actualmente o principal método de diagnóstico;
- exploración dúplex das arterias da cabeza e do pescozo: permítelle avaliar a calidade do fluxo sanguíneo, identificar a vasoconstricción; usado para determinar as causas de dores de cabeza e mareos.
É obrigatorio realizar unha enquisa e exame do paciente, determinar as zonas de dor e o grao de mobilidade da columna vertebral e avaliar a calidade dos reflexos. Para o diagnóstico diferencial con outras enfermidades con síntomas similares, pódese prescribir o seguinte:
- ECG, ecografía cardíaca;
- monitorización diaria de ECG e presión arterial;
- radiografía de tórax;
- consultas de especialistas estreitos: cardiólogo, ORL.
Tratamento
O tratamento da osteocondrose cervical require un enfoque integrado e inclúe:
- efecto medicinal;
- fisioterapia;
- exercicios de fisioterapia;
- masaxe;
- Cirurxía.
Tratamento médico
O obxectivo principal do tratamento farmacolóxico é aliviar a dor e os mareos, restaurar o funcionamento normal das raíces nerviosas e, se é posible, deter ou retardar a destrución do tecido cartilaginoso. Segundo a situación atribúense:
- fármacos antiinflamatorios non esteroides (meloxicam, diclofenaco, nimesulida, etc. ): destinados a aliviar a dor e a inflamación; úsanse en forma de comprimidos, inxeccións, ungüentos, emplastos;
- fármacos esteroides (hidrocortisona, dexametasona): tamén se usan para aliviar a inflamación cando os AINE son ineficaces;
- relaxantes musculares (mydocalm): medicamentos que eliminan os espasmos musculares reflexos, reducindo así a dor e mellorando a circulación sanguínea;
- vitaminas do grupo B en forma de inxeccións ou comprimidos (milgamma, neuromultivit): axudan a mellorar a condución dos impulsos nerviosos;
- sedantes para a dor severa para mellorar o sono e reducir o compoñente emocional da dor;
- descongestionantes para a raíz nerviosa pinchada;
- condroprotectores: medicamentos que axudan a restaurar o tecido cartilaginoso.
Dependendo dos síntomas, tamén se poden prescribir medicamentos para mellorar a microcirculación nos vasos do cerebro, medicamentos que bloquean náuseas e mareos, etc.
Tratamento non farmacolóxico
Os métodos de tratamento non farmacolóxicos úsanse sen exacerbación. Dependendo da situación clínica utilízanse:
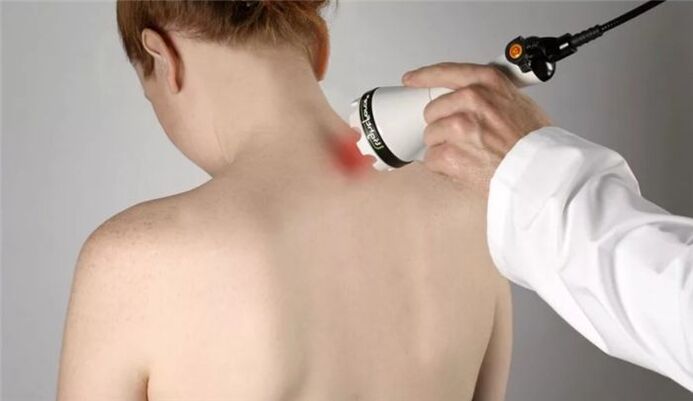
- fisioterapia:
- terapia con láser;
- magnetoterapia;
- terapia UHF;
- fonoforese e electroforese;
O tratamento non farmacolóxico axuda a reducir a gravidade dos síntomas e reduce a frecuencia e a gravidade das exacerbacións. Funciona indirectamente:
- mellora o abastecemento de sangue á zona afectada, o metabolismo e os procesos de rexeneración;
- aumenta o efecto das drogas;
- axuda a fortalecer o cadro muscular e estabilizar a columna vertebral;
- reduce a carga dos discos vertebrais;
- elimina espasmos musculares e bloqueos.
Cirurxía
A axuda dos cirurxiáns é necesaria nos casos avanzados da enfermidade, cando os métodos médicos xa non son eficaces. Actualmente están en uso varias operacións:
- extirpación cirúrxica dunha hernia discal (microdiscectomía, cirurxía endoscópica ou transfaceta);
- laminectomía: eliminación das apófisis espinosas ou do arco da vértebra, reducindo así a carga da raíz da medula espiñal;
- nucleoplastia: reparación dunha hernia mediante a eliminación de parte do núcleo do disco intervertebral.
É importante lembrar que só un médico pode decidir como tratar a osteocondrose da columna cervical. O esquema elabórase individualmente, tendo en conta o estadio da enfermidade, as comorbilidades e as características individuais do corpo do paciente.
Complicacións
A osteocondrose provoca a interrupción das estruturas máis importantes: vasos sanguíneos e nervios. Sen tratamento, a enfermidade pode levar ás seguintes complicacións:
- accidente vascular cerebral isquémico;
- perda da sensación ou función motora da man;
- dificultade para tragar;
- violación da glándula tireóide;
- perda ou redución significativa da agudeza visual.
Ademais, o dano nos discos e articulacións intervertebrais conduce a unha limitación significativa da mobilidade do pescozo.
Prevención
Se se presta atención á prevención da osteocondrose cervical, mesmo con cambios existentes, a súa progresión ralentizarase significativamente. Os médicos recomendan:
- levar un estilo de vida activo, evitar a hipodinamia;
- minimizar ou eliminar o levantamento pesado;
- durmir nun colchón e almofada ortopédicas;
- Fai quecementos regulares se necesitas traballar moito tempo no ordenador.
O deporte ideal para a osteocondrose é a natación. A auga descarga a columna vertebral e os movementos activos contribúen á formación do cadro muscular.
Tratamento na clínica
Os médicos da clínica ofrecen aos seus pacientes métodos complexos de tratamento da osteocondrose cervical, incluíndo:
- consultas dun vertebrólogo;
- réximes de medicamentos modernos para aliviar a dor e aliviar a enfermidade;
- bloqueo de drogas para un alivio rápido da dor;
- tipos eficaces de fisioterapia;
- exercicios de terapia de exercicios baixo a supervisión dun instrutor experimentado, o desenvolvemento dun complexo para os deberes;
- consultas dun médico de rehabilitación;
- masoterapia;
- acupuntura;
- servizos dun terapeuta manual se é necesario.
Patoloxías da columna cervical
Son violacións da columna cervical que moitas veces van acompañadas de debilidade e cefalalxia, xa que por ela pasan importantes vasos sanguíneos, as arterias vertebrales. Son responsables da nutrición adecuada do cerebro e, polo tanto, cando son espremidos por vértebras desprazadas ou outras estruturas, o abastecemento de sangue ao cerebro é perturbado. Isto leva ao desenvolvemento de isquemia dos seus tecidos, que se acompaña de dores de cabeza, debilidade e outros síntomas. Estes inclúen:
Moitas veces hoxe en día, as persoas de diferentes idades, sexo e estado social son diagnosticadas con osteocondrose, así como as súas complicacións: protuberancias e hernias intervertebrais. Estas enfermidades caracterízanse pola aparición de cambios dexenerativos-distróficos nos discos intervertebrais que separan as vértebras. Como resultado, a súa altura diminúe, o que leva á converxencia das vértebras e á creación de requisitos previos para a violación das raíces da columna vertebral que pasan alí mesmo.
Se non se tratan, os cambios dexenerativos-distróficos nos discos progresan e, co paso do tempo, fórmase unha protuberancia: unha protuberancia dunha parte do disco cara ao exterior. Tende a aumentar gradualmente de tamaño e, posteriormente, transformarse nunha hernia intervertebral. Nestes casos, o risco de compresión das raíces nerviosas aumenta drasticamente.
Ademais, a osteocondrose e as súas complicacións van acompañadas da formación de crecementos óseos e cartilaginosos - osteofitos - na superficie dos corpos vertebrales. Poden alcanzar grandes tamaños e, como as hernias, comprimen mecánicamente as arterias vertebrales, o que provocará debilidade e dor de cabeza. Ao mesmo tempo, a cefalia é un dos principais síntomas da osteocondrose da columna cervical, mesmo en ausencia de danos nas arterias vertebrales.
Outros síntomas da osteocondrose cervical son:
- crujido no pescozo ao inclinar, xirar a cabeza;
- dor no pescozo irradiada na parte posterior da cabeza, brazos;
- espasmo reflexo dos músculos do pescozo, que aumenta a dor;
- restricións de mobilidade;
- violacións da sensibilidade de varias partes dos membros superiores, occipital, pescozo;
- dificultades para tragar, etc.
A enfermidade non pode desaparecer por si soa. Caracterízase por períodos de exacerbación e remisión, pero progresa constantemente e en casos avanzados require unha cirurxía para extirpar grandes hernias. Polo tanto, cando aparecen os seus síntomas, debes contactar inmediatamente cun neurólogo.
Cando ver un médico de urxencia
Nalgúns casos, cando se produce unha dor de cabeza en combinación coa debilidade, debe buscar inmediatamente axuda médica, xa que poden indicar o desenvolvemento de enfermidades e condicións perigosas, incluíndo accidente vascular cerebral e meninxite (inflamación das membranas do cerebro).
Os síntomas de advertencia son:
- dor de cabeza severa que ocorre de súpeto;
- capacidade limitada para inclinar a cabeza cara adiante, presionando o queixo contra o peito, combinada coa debilidade xeral;
- confusión;
- discapacidade visual, fala;
- entumecimiento dos membros.
Diagnóstico e tratamento
Así, a dor de cabeza e a debilidade poden acompañar tanto a condicións relativamente inofensivas como a enfermidades graves. Se ocorren cunha regularidade envexable, e hai outros síntomas, debes consultar a un médico: un neurólogo, un cardiólogo, un endocrinólogo. Pero cando é difícil adiviñar por conta propia o que causou exactamente a violación do benestar xeral e a cefalalxia, é mellor contactar inicialmente cun terapeuta. Se é necesario, o médico prescribirá métodos de investigación adicionais e, en función dos seus resultados, tendo en conta o cadro clínico, establecerá un diagnóstico ou derivará o paciente a un especialista específico para o seu tratamento.
Para diagnosticar as causas de dores de cabeza e debilidade, prescríbense o seguinte:
- KLA, OAM, proba de sangue bioquímica - permítelle detectar procesos inflamatorios, así como trastornos no traballo de órganos individuais, metabolismo;
- ECG, ultrasóns do corazón, vasos do pescozo e da cabeza - proporcionan datos sobre o traballo e estado dos vasos sanguíneos, músculo cardíaco;
- EEG - permítelle detectar cambios no funcionamento das partes individuais do cerebro;
- Raios X, TC, resonancia magnética da columna cervical - están indicados para detectar patoloxías da columna e avaliar a súa gravidade.
En base aos resultados dos estudos, case sempre é posible establecer a causa da dor de cabeza e da debilidade e, polo tanto, escoller unha estratexia de tratamento eficaz. Desenvólvese individualmente para cada paciente e está dirixido tanto a mellorar o estado xeral como a eliminar a enfermidade detectada. Polo tanto, para o tratamento da dor de cabeza e da debilidade pódense usar:
- terapia farmacolóxica, incluíndo medicamentos seleccionados individualmente, en particular AINE, contra a enxaqueca, para mellorar o abastecemento de sangue ao cerebro, medicamentos altamente específicos;
- procedementos de fisioterapia que axuden a aumentar a eficacia doutros métodos de tratamento e a consolidar os resultados acadados;
- terapia manual, cuxo obxectivo principal é restaurar a columna vertebral, cuxo estado depende do traballo de todos os órganos e sistemas.
En calquera caso, non se deben ignorar síntomas alarmantes como dor de cabeza e debilidade, especialmente se ocorren con frecuencia. Nestes casos, definitivamente debes consultar un médico. Isto evitará o aumento da debilidade, a progresión dos cambios patolóxicos existentes, as complicacións asociadas e en pouco tempo. Despois de todo, canto antes se diagnostique a enfermidade, máis fácil é eliminala.





















